INFECCIONES INTRAABDOMINALES
Autores: Ángela Hurtado Mingo, María Molina Mata, Walter Alfredo Goycochea Valdivia
| DEFINICIONES | |
| Apendicitis aguda (AA) no complicada |
|
| Apendicitis aguda complicada |
|
| Plastron apendicular |
|
| Absceso postoperatorio |
|
| CRITERIOS DIAGNÓSTICOS: (Clínica + analítica compatible) | |
| CLÍNICA |
|
| ANALÍTICA SANGUÍNEA |
|
| OTRAS PRUEBAS COMPLEMENTARIAS | |
| SISTEMÁTICO DE ORINA | Valorar especialmente en pacientes con síntomas miccionales asociados o dolor desde hipocondrio derecho o fosa renal derecha, así como puñopercusión renal positiva en la exploración. |
| PRUEBAS DE IMAGEN |
|
| TRATAMIENTO EMPÍRICO | ||
| SOSPECHA CLÍNICA | ANTIBIOTERAPIA | DURACIÓN |
| AA no complicada |
|
Desde su ingreso en Observación hasta mínimo 6 horas antes de la intervención.
Una vez en quirófano comprobar hora de última dosis: – Si han transcurrido menos de 6 horas no será necesario repetir la dosis. – Si han transcurrido entre 6 y 8 horas se deberá administrar una nueva dosis.
Tras cirugía: No precisa antibioterapia post-operatoria. |
| AA complicada |
|
Desde su ingreso en Observación. Será necesario repetir la dosis del antibiótico durante la inducción únicamente en aquellos casos en los que hayan transcurrido más de 10 horas para la ceftriaxona y más de 6 horas para el metronidazol.
Tras cirugía: Continuar hasta 3- 5 días de antibioterapia según hallazgos de la intervención y evolución clínica del paciente:
|
| Absceso postoperatorio1 |
|
|
| Plastrón apendicular |
|
7 días según evolución clínico-analítica.4 |
1 Susceptible de drenar si >3 cm y ventana quirúrgica percutánea adecuada.
2 Alto riesgo:
- Abscesos complejos: múltiples, multiloculados, asociados a necrosis tisular, comunicación entérica o sospecha de causa tumoral.
- Sospecha de infección intrabiliar o pancreática (mayor riesgo de infección por Enterococcus sp.).
- Paciente menor de 2 años (mayor riesgo de infección por Enterococcus sp.).
- Paciente con patología de base: Uropatía (mayor riesgo de infección por Enterococcus sp.), hemato-oncológico, crónico-complejo (mayor riesgo de infección por multirresistentes).
- Pacientes con afectación clínico-analítica significativa: regular/mal estado general, significativa irritación peritoneal, signos de obstrucción intestinal, duplicación de las cifras de los reactantes de fase aguda.
- Considerar en abscesos de gran tamaño (> 5 cm).
3 En casos seleccionados (abscesos de gran tamaño, evolución lenta), la duración puede ser individualizada realizando seguimiento analítico-ecográfico cada 5-7 días. En estos casos, realizar paso a vía oral dirigido según antibiograma en caso de muestra obtenida de drenaje o con un espectro similar al tratamiento empírico al cual haya obtenido respuesta el paciente en caso de no tener aislamiento (manejo conjunto entre Cirugía Pediátrica e Infectología Pediátrica) . Alternativas por vía oral:
- Amoxicilina/ácido clavulánico 80 mg/kg/día vo dividido en cada 8 horas (máximo 875/125 mg. cada 8 horas).
- Metronidazol 30 mg/kg/día dividido vo cada 8 horas (máximo 500 mg. vo cada 8 horas).
- Cefixima 8 mg/kg/día dividido vo cada 12 horas (máximo 200 mg vo cada 12 horas).
- Ciprofloxacino 30 mg/kg/día vo dividido cada 12 horas (máximo 750 mg vo cada 12 horas).
4 Control analítico a las 48-72 horas para valorar la evolución. Si es favorable, continuar tratamiento intravenoso hasta completar el ciclo y se dará de alta con seguimiento en consulta y programación de apendicectomía diferida. Si es desfavorable, con fiebre persistente, alteración analítica o afectación general, se repetirá la ecografía abdominal para valorar cambio de antibioterapia o tratamiento dirigido con optimización farmacológica, e incluso cirugía. Si se necesita cirugía urgente, se seguirá el protocolo de apendicitis aguda complicada con perforación y/o peritonitis. En estos casos consultar con Cirugía Pediátrica e Infectología Pediátrica.
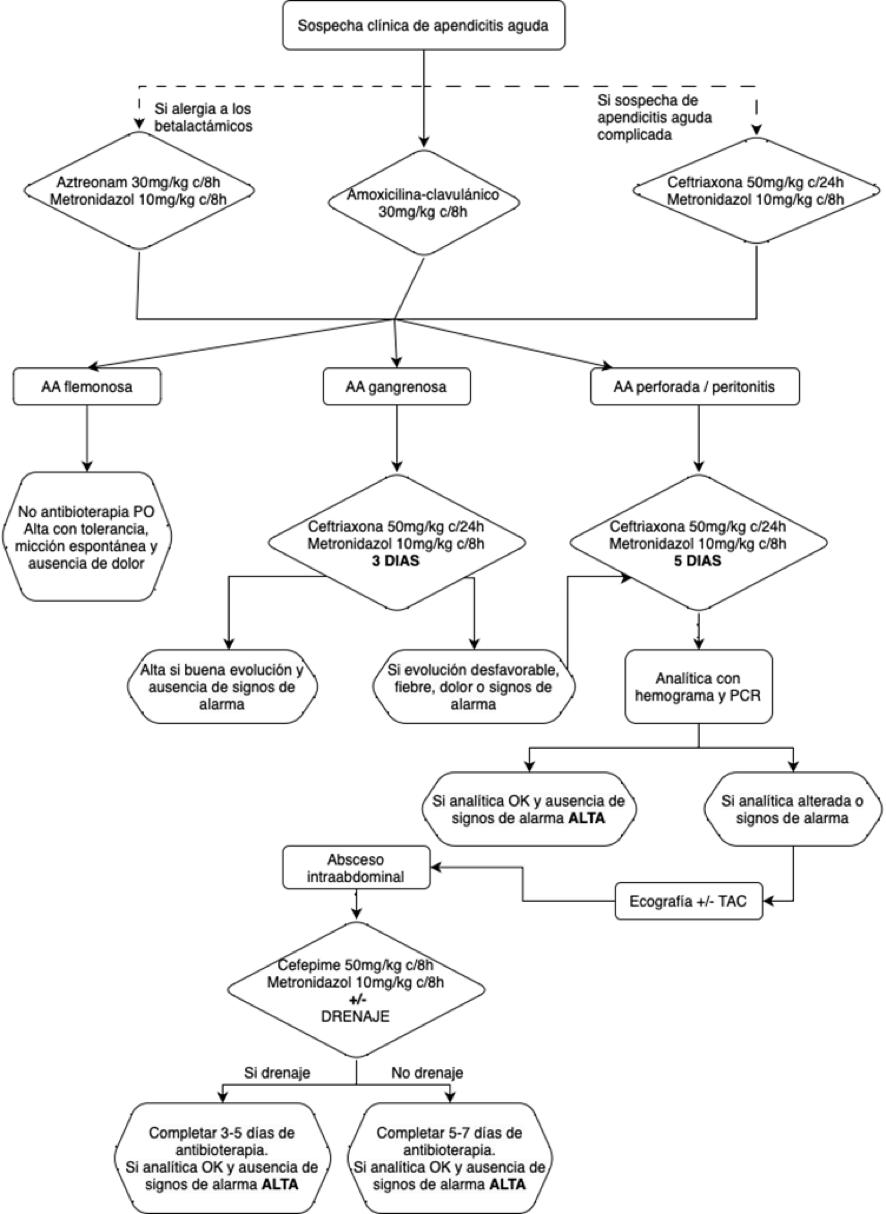
Algoritmo de manejo de apendicitis aguda:
Fuente: Molina Mata M, Goycochea Valdivia W, Falcón Neyra D, Sánchez Garduño J, Gutiérrez Martín C, Cabello Laureano R. Protocolo de tratamiento de la apendicitis aguda en niños. Sevilla: Consejería de Salud, Servicio Andaluz de Salud, Hospital Universitario Virgen del Rocío; 2023.
BIBLIOGRAFÍA
- Molina Mata M, Goycochea Valdivia W, Falcón Neyra D, Sánchez Garduño J, Gutiérrez Martín C, Cabello Laureano R. Protocolo de tratamiento de la apendicitis aguda en niños. Sevilla: Consejería de Salud, Servicio Andaluz de Salud, Hospital Universitario Virgen del Rocío; 2023.
- Brandt ML., Lopez ME. Acute appendicitis in children: Management. En: Nagler J., ed. Uptodate. Waltham, Mass.: Uptodate, 2024.
- Martín Pedraz L, Obando Pacheco P, Santos Sebastián MM. Infecciones intraabdominales. Protoc diagn ter pediatr. 2023;2:245-257.
- Brandt ML., Lopez ME. Acute appendicitis in children: Clinical manifestations and diagnosis. En: Nagler J., ed. Uptodate. Waltham, Mass.: Uptodate, 2023.